Unidade de Terapia Intensiva — Hospital Israelita Albert Einstein
Endereço para correspondência:
Av. Albert Einstein, 627 — 5o andar — Morumbi — CEP 04038-001 — São Paulo — SP
INTRODUÇÃO
Grandes avanços no tratamento clínico e cirúrgico de pacientes com dissecção aórtica resultaram na diminuição da mortalidade e da morbidade decorrentes dessa doença. A avaliação clínica nem sempre é fácil, visto que apenas 10% dos casos em que se suspeita de dissecção aórtica são confirmados como diagnóstico definitivo; por outro lado, apenas 35% dos portadores dessa doença são detectados clinicamente(1). Contribui para isso a falta de consensos e de guias clínicos para sua avaliação diagnóstica. A falta ou o retardo em seu diagnóstico implicam grande aumento da morbidade e da mortalidade resultantes dessa doença.
O médico ante o paciente com suspeita de dissecção aórtica, além de desencadear os exames de imagem, em caráter de emergência, com a finalidade de confirmar ou excluir o diagnóstico, deve também iniciar medidas terapêuticas, que têm por objetivo manter a estabilidade clínica desses pacientes, mesmo para aqueles com indicação cirúrgica, como nos casos de dissecção do tipo A e nos casos com dissecção do tipo B complicada.
AVALIAÇÃO DIAGNÓSTICA
Os avanços nos exames de imagem, nos últimos dez anos, foram importantes no melhor atendimento e conseqüente evolução dos pacientes com dissecção aórtica. Diante da possibilidade dos vários exames, a tática a ser escolhida depende do tipo de informação que se deseja. A seguinte ordem de prioridade deve ser respeitada:
1. Confirmar ou excluir o diagnóstico de dissecção aórtica.
2. Determinar ou não o envolvimento da aorta ascendente.
3. Determinar a presença de derrame pericárdico.
4. Diagnosticar e avaliar a gravidade de insuficiência aórtica.
5. Determinar o comprometimento de ramos arteriais.
6. Avaliar a presença e a localização do(s) orifício(s) de entrada e reentrada.
7. Diagnosticar a patência da falsa luz.
8. Avaliar a presença de doença coronária aterosclerótica.
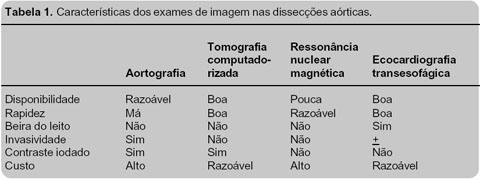
Atualmente, exames como tomografia computadorizada,
ressonância nuclear magnética e ecografia transesofágica têm sensibilidade e
especificidade semelhantes, de cerca de 90%. A escolha entre eles deve,
portanto, ser baseada na prontidão, na segurança, no custo e na experiência do
Serviço (Tab. 1).
 |
O papel da cinecoronariografia pré-operatória em pacientes com dissecção aórtica é tema de debate controverso. A possibilidade de se tratar possíveis estenoses coronárias durante a cirurgia de correção aórtica fez com que, no passado, esse exame fosse rotineiramente realizado. Atualmente, a possibilidade da definição diagnóstica de dissecção aórtica com exames menos invasivos aliada à necessidade de tratamento de emergência fez com que a definição da anatomia coronária ficasse relegada a um plano secundário. Aliás, a cinecoronariografia, nessa circunstância, além de exame tecnicamente mais trabalhoso, dada a deformidade aórtica, é também de maior risco pela possibilidade de propagar a dissecção, e sua realização implica atraso na instituição do tratamento cirúrgico. A prevalência de doença coronária obstrutiva e de infarto do miocárdio após aortoplastia por dissecção aórtica é baixa.
TRATAMENTO CLÍNICO NA FASE AGUDA
Por ser uma doença com altos índices de mortalidade, todo paciente com suspeita clínica deve ser admitido em Unidade de Tratamento Intensivo, e os exames de imagem devem ser solicitados em caráter de emergência para definição diagnóstica. O tratamento clínico deve ser iniciado imediatamente e visa, basicamente, ao controle da dor e da pressão arterial.
Tratamento medicamentoso
A sedação e a analgesia são medidas fundamentais, pois a dor, pelo aumento do tônus adrenérgico, leva ao aumento da freqüência cardíaca e da pressão arterial, podendo contribuir para a progressão da dissecção. O sulfato de morfina é uma boa opção terapêutica.
O tratamento clínico tem por objetivo rigoroso controle da pressão arterial, o que é freqüentemente conseguido por meio da associação de um agente betabloqueador com um vasodilatador, habitualmente o nitroprussiato de sódio.
Os betabloqueadores são agentes inotrópicos e cronotrópicos negativos, que exercem seu benefício pela redução da pressão arterial, da freqüência cardíaca e da relação dP/dt. A dose a ser administrada é aquela que permite pressão arterial mínima, porém com perfusão tecidual satisfatória. O parâmetro clínico da eficácia desses agentes é a manutenção de freqüência cardíaca entre 55 e 65 batimentos por minuto(2). Devem ser administrados por via endovenosa. Em nosso meio, os agentes disponíveis são o metoprolol ou propranolol.
Mesmo nos pacientes normotensos, a administração de betabloqueadores é recomendada, pelo seu efeito inotrópico negativo (redução da dP/dt). Por esse motivo, deve anteceder a administração do agente vasodilatador.
O nitroprussiato de sódio é agente eficaz na redução da pressão arterial; porém, por ter a propriedade de aumentar a relação dP/dt (por diminuir a pós-carga), teria, teoricamente, efeito adverso quanto à propagação da dissecção.
Nas situações em que há contra-indicação ao uso dos betabloqueadores (bloqueios atrioventriculares, insuficiência cardíaca congestiva, broncospasmo), a utilização de agentes bloqueadores dos canais de cálcio, com atividade inotrópica negativa, como verapamil ou diltiazem, é alternativa.
O nitroprussiato de sódio é o agente vasodilatador de escolha no tratamento dos pacientes com suspeita de dissecção aórtica e hipertensão arterial, pelo fato de produzir seu efeito de forma rápida e com dose que pode ser titulável. No entanto, deve ser administrado em veia central e a pressão arterial deve ser rigorosamente controlada, de preferência por meio de linha de pressão intra-arterial obtida invasivamente.
A infusão de nitroprussiato de sódio deve ter como objetivo pressão arterial sistólica sistêmica de cerca de 110 mmHg ou a mínima para manter adequada perfusão tecidual (Tab. 2).
Nos pacientes com suspeita de dissecção aórtica que se apresentam com hipotensão arterial, deve-se suspeitar de ruptura aórtica ou tamponamento cardíaco, e a expansão volêmica com cristalóide ou derivados de sangue deve ser feita rapidamente. Para os pacientes que persistirem na condição de hipotensão, deve ser iniciada a administração de agente vasopressor, como, por exemplo, noradrenalina. Em ambas as situações, a cirurgia cardíaca de urgência deve ser desencadeada.
Para os pacientes com tamponamento cardíaco, há controvérsias quanto à utilidade da punção pericárdica de urgência. Os pacientes hipotensos, porém "estáveis", devem ser encaminhados para sala operatória de emergência. A punção pericárdica deve ser reservada para pacientes em choque severo ou dissociação eletromecâmica, com retirada de volume suficiente para permitir perfusão cerebral(3).
Cuidado deve ser tomado com quadro de "pseudo-hipotensão", no qual o controle da pressão arterial é obtida a partir de um membro que tem a perfusão intermitentemente comprometida pelo "flapping" intimal. O não reconhecimento dessa situação e seu tratamento com expansão volêmica e/ou agentes vasopressores pode, ao elevar a pressão aórtica, propagar a dissecção.
TRATAMENTO MÉDICO DA FASE CRÔNICA
Todos os pacientes com diagnóstico de dissecção aórtica, tratados ou não cirurgicamente na fase aguda ou crônica, devem ser mantidos sob rigoroso controle dos níveis de pressão arterial e submetidos, periodicamente, a exames de imagem da aorta. Esse tratamento tem por objetivo limitar a propagação da dissecção, como na fase aguda, e, principalmente, diminuir o risco de dilatação tardia da luz aórtica.
Os betabloqueadores administrados endovenosamente na fase aguda continuam sendo os agentes de escolha, devendo, assim que possível, ser convertidos para a formulação oral. Existem dados sólidos dos benefícios desses agentes na hipertensão arterial e na doença coronária aterosclerótica. Existe, também, um potencial benefício do metoprolol sobre as fibras de colágeno na aorta de pacientes com dissecção crônica(4).
A dose deve ser aquela que mantenha a freqüência cardíaca entre 55 e 65 batimentos por minuto, mas pode sofrer ajuste na dependência de aparecimento de efeitos colaterais, como, por exemplo, bloqueio atrioventricular e claudicação intermitente.
Freqüentemente é necessária a associação de agente vasodilatador para controle da pressão arterial desses pacientes, como ocorre na fase aguda. Na fase crônica, o agente a ser selecionado depende da presença de co-morbidades e da adaptação do paciente ao agente escolhido. Por exemplo, os inibidores da enzima de conversão da angiotensina são boa opção para pacientes diabéticos, mas têm que ser descontinuados em 20% dos pacientes pelo desenvolvimento de efeitos colaterais, como tosse ou piora da função renal nos pacientes com obstrução da artéria renal. Devem ser considerados, como alternativa, os bloqueadores dos canais de cálcio ou os inibidores dos receptores de angiotensina. Outros agentes com propriedades hipotensoras (diuréticos, bloqueadores simpáticos de ação central etc.) podem ser administrados, sempre procurando a melhor adaptação ao perfil do pacientes e de suas intercorrências clínicas.
Exames de imagem da aorta devem ser realizados periodicamente, uma a duas vezes por ano, com o objetivo da detecção precoce de complicações que necessitem tratamento cirúrgico. A maior segurança nas operações da aorta e a possibilidade do tratamento percutâneo com endopróteses podem fazer com que indicações eletivas sejam antecipadas.
CONCLUSÃO
Apesar de ser considerada doença do âmbito do tratamento
cirúrgico, os pacientes com dissecção de aorta devem receber tratamento
intensivo desde o momento em que se faz suspeita diagnóstica até sua
confirmação ou exclusão. Dada a complexidade da doença, o manuseio desses
pacientes deve ser em hospital com serviço de terapia intensiva, recursos
diagnósticos e experiência no tratamento cirúrgico e endovascular.
 |
O manuseio clínico, tanto na fase aguda como na fase
crônica, tem por objetivo o controle rigoroso da pressão arterial e a detecção
precoce das situações que indiquem tratamento cirúrgico
REFERÊNCIAS
1. American College of Emergency Physicians. Clinical policy for the initial approach to adult presenting with a chief complaint of chest pain, with no history of trauma. Ann Emerg Med 1995;25:274-99.
2. DeSanctis RW, Doroghazi RM, Austen WG, et al. Aortic dissection. N Engl J Med 1987; 317:1060-7.
3. Isselbacher EM, Cigarroa JE, Eagle KA. Cardiac tamponade complicating proximal aortic dissection: is pericardiocentesis harmful? Circulation 1994;90:2375-9.
4. Fuster V, Halperin JL. Aortic dissection: a medical perspective. J Card Surg 1994;9:713-28.
MARCOS KNOBEL, MANES ERLICHMAN