Revascularização do miocárdio
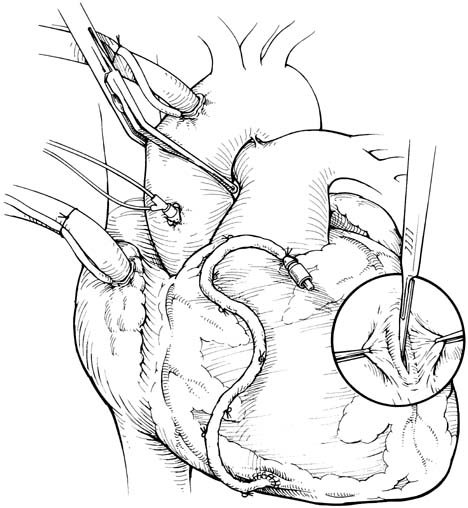
Completa revascularização miocárdica sem CEC (Circulação Extra-Corpórea)
1. Introdução
A doença das artérias coronarianas provém do comprometimento do fluxo coronariano normal, resultando em um desequilíbrio da oferta e consumo de oxigênio com conseqüente perfusão inadequada do miocárdio. Sua principal etiologia se deve a ateroesclerose.
Assintomáticos ou Angina leve
• Lesão de tronco de coronária esquerda;
• Equivalente de lesão de tronco (lesão > 70% de DA e CX, proximais);
• Doença trivascular (maior benefício se FE < 50%);
• Lesão proximal de DA com um ou dois outros vasos acometidos (IIa).
Angina estável
Semelhante às indicações anteriores acrescentando-se:
• Doença em dois vasos com comprometimento da DA proximal
e um de dois:
FE < 50%;
Resposta isquêmica em teste não-invasivo;
• Lesão de um ou dois vasos, independente do
comprometimento da DA, mas com grande área de miocárdio em risco e critérios
de alto risco em teste provocativo;
• Angina refratária ao tratamento clínico e risco cirúrgico aceitável;
• Lesão proximal de DA com um vaso acometido (IIa);
• Doença uni ou bivascular (sem o comprometimento da DA), mas com área de
músculo viável moderada e isquemia demonstrada em testes não-invasivos (IIa).
Angina estável / IAM não-Q
• Lesão de tronco ou equivalente;
• Isquemia refratária à terapia não cirúrgica;
• Lesão proximal de DA com um ou dois outros vasos (IIa);
• Um ou dois vasos comprometidos sem ser a DA (IIb).
IAM Q (supra ST)
• Não há indicação classe I;
• Isquemia refratária à máxima terapia (IIa).
Disfunção de VE
• Lesão de TCE;
• Equivalente de TCE;
• Estenose de DA proximal com dois ou três outros vasos acometidos;
• Disfunção de VE com miocárdio revascularizável, não contrátil, viável, sem
lesão anatômica descrita acima (IIa);
Arritmias ventriculares malignas
• Lesão de TCE;
• Doença trivascular;
• Doença uni ou biarterial com arritmia maligna (IIa);
• Lesão proximal de DA com um ou dois outros vasos acometidos (IIa).
Após PTCA infrutífero
• Isquemia persistente ou risco de oclusão com muito
miocárdio em risco;
• Comprometimento hemodinâmico;
• Corpo estranho em posição anatômica crucial (IIa);
• Comprometimento hemodinâmico em pacientes com alteração da coagulação e
sem esternotomia prévia (IIa).
Reoperação de revascularização do miocárdio
• Angina refratária;
• Lesões distais, passíveis de revascularização, com grande área de
miocárdio em risco em testes não-invasivos (IIa).
Estratégia geral
O objetivo da cirurgia de revascularização do miocárdio é de "bypassar" - realizar pontes sobre lesões coronarianas com pelo menos 50% de obstrução em seu trajeto. A patência das pontes realizadas depende do calibre da coronária nativa que irá se anastomosar ao enxerto, da qualidade do enxerto utilizado e da qualidade do deságue do leito distal nativo. Os enxertos utilizados podem ser do próprio paciente ou sintéticos, pouco utilizados.
Dos auto-enxertos, a utilização da artéria mamária interna esquerda como ponte in situ para a artéria descendente anterior consagrou-se devido ao excelente resultado em termos de patência a longo prazo. A veia safena, utilizada como enxerto livre, tem patência a longo prazo menor que a descrita com a artéria mamária interna esquerda para a descendente anterior. Atualmente outros enxertos arteriais como a artéria radial, artéria gastro-epiplóica, artéria mamária interna direita e artéria ulnar estão em investigação para definição de patência a longo prazo.
Preparação do enxerto
A preparação do enxerto é de fundamental importância para o resultado cirúrgico. Alguns trabalhos evidenciam redução da patência a longo prazo com a sobre-distensão do enxerto venoso (safena maior) e uso de solução cristalóide no preparo da mesma. A utilização de sangue heparinizado no preparo do enxerto venoso parece correlacionar-se com melhores resultados.
A presença de varizes grandes e múltiplas inutilizam a veia para a cirurgia de revascularização. Adicionalmente, a veia não pode ser torcida e deve ser marcada e seu fluxo invertido devido à presença de válvulas.
Com relação aos enxertos arteriais maior, é necessário cuidado para evitar lesões irreversíveis que comprometam o resultado cirúrgico. Os enxertos arteriais são dissecados junto a seus pedículos (não são esqueletizados) - alguns autores descrevem a esqueletização da artéria mamária interna esquerda para anastomoses mais distais - e o uso da coagulação diatérmica deve ser feito com critério. Deve-se evitar ainda a manipulação com pinças sobre a parede das artérias dissecadas, trações excessivas e sobre-distensões são evitadas e não justificadas. Após dissecados, os enxertos arteriais são somente secionados após a heparinização, para evitar o risco de trombose do enxerto, sobretudo com relação às artérias mamárias, que são utilizadas in situ.
Anastomose distal
Realiza-se uma incisão longitudinal de 4-6 mm na parede anterior da coronária nativa distalmente à obstrução ateroesclerótica. A boca anastomótica do enxerto deve ser 10-20% maior que a da coronária a ser revascularizada. A sutura é realizada com fio de propilene 7.0 ou 8.0, raramente 6.0 nas artérias com parede muito calcificada, de dentro para fora na parede coronariana e de fora para dentro no enxerto.
Anastomose proximal
A abertura na aorta deve ser preferida na parede lateral (proteger os enxertos em casos de reoperação) e a boca anastomótica do enxerto deve ser ligeiramente maior que a realizada na aorta.
Sobrevida
• A mortalidade hospitalar gira em torno de 3%, sendo a
maioria devido à insuficiência cardíaca aguda;
• Sobrevida em 5 anos: 88%; em 10 anos: 75%;
• A utilização da artéria mamária interna esquerda afeta de forma favorável
a sobrevida a médio e longo prazos (após 6 anos);
• Vinte e cinco porcento das mortes após revascularização cirúrgica do
miocárdio não estão relacionadas à doença isquêmica do coração ou à própria
cirurgia.
Fatores de risco para mortalidade
• Os fatores de risco para mortalidade incluem: Idade
avançada, baixa fração de ejeção, cirurgias não eletivas, instabilidade
hemodinâmica após IAM, cirurgia precoce (<7dias) após IAM, choque
cardiogênico, comorbidades (insuficiência renal, DPOC, etc.) e reoperações;
• Os riscos de mortalidade associados ao procedimento incluem:
Revascularização incompleta, não utilização da artéria mamária interna
esquerda para a descendente anterior e tempo de circulação extra-corpórea e
de isquemia miocárdica prolongados.
Angina pectoris/IAM
• Sessenta por cento dos pacientes revascularizados estão
livres de sintomas após 10 anos;
• A recorrência de sintomas tardiamente após a cirurgia de revascularização
deve-se à oclusão do enxerto ou à progressão da doença ateroesclerótica no
leito coronariano nativo;
• Dois a cinco porcento dos pacientes têm infarto do miocárdio
peri-operatório;
• Noventa e cinco porcento dos pacientes estão livres do IAM após 5 anos de
revascularizados;
• A sobrevida é afetada de forma adversa se ocorre infarto após a
revascularização cirúrgica do miocárdio;
• A morte súbita é incomum após a cirurgia de revascularização: 3% em 10
anos. A disfunção do ventrículo esquerdo no pré-operatório é o principal
fator de risco par morte súbita no período de pós-operatório;
• Como a maioria das arritmias malignas são devidas a escaras, a
revascularização do miocárdio com sucesso pode não alterar a incidência de
arritmias ventriculares.
Eventos neurológicos
• Déficits neurológicos grosseiros ocorrem em até 1% dos
pacientes jovens e 5% dos mais idosos (> 70 anos);
• Quase 75% dos pacientes apresentam algum grau de déficit neurológico sutil
no período peri-operatório.
Estado funcional
• Com a revascularização completa aumenta a tolerância ao
exercício;
• Pode haver melhora da função sistólica, entretanto, a fração de ejeção
inferior a 30% pode ser um fator limitante na recuperação da função
ventricular.
História natural dos enxertos venosos
• A hiperplasia da íntima é um achado universal após 1
mês mas não é progressiva;
• Após um ano, o diâmetro do enxerto se aproxima ao diâmetro da coronária;
• Dez porcento dos enxertos obstruem nas primeiras semanas se não se inicia
precocemente a terapia antiplaquetária;
• A patência em 10 anos gira em torno de 50-60%;
• A maioria dos enxertos evidenciam alterações ateroescleróticas após 10
anos.
História natural do enxerto com a artéria mamária esquerda
• A hiperplasia da íntima também ocorre com a mamária
esquerda, entretanto esta artéria é altamente resistente a ateroesclerose;
• A patência em 10 anos gira em torno de 90%;
• Cinco a dez porcento desenvolvem estenoses tardias, mas a maioria não
progride para oclusão total;
• Os dados não podem ser extrapolados para a mamária direita, outros
enxertos arteriais ou com a utilização de enxertia seqüencial.
História natural dos outros enxertos
• A patência a longo prazo ainda está por ser definida e
não é conclusiva para as artérias gastro-epiplóicas, mesentérica inferior e
epigástrica inferior;
• O enxerto livre com a artéria radial está sendo reavaliado com relação à
patência a longo prazo. Recentemente foi publicado no Annals of
Cardiothoracic Surgery os resultados sobre a patência dos enxertos com a
artéria radial em 5 anos: patência 85-90%; patência perfeita: 82-85%. Apesar
de muitos advogarem a utilização do enxerto de radial saindo da artéria
mamária interna esquerda, há evidência de resultados semelhantes com a sua
utilização saindo da aorta.
• Em geral utiliza-se a artéria radial como enxerto livre, anastomosada em
"y" com a mamária esquerda, em pacientes jovens, para artérias secundárias
do sistema da artéria circunflexa ou coronária direita, com lesões
obstrutivas graves proximais e bom deságüe distal. Vale lembrar os a
necessidade de realização de testes de suplência arterial para o membro do
qual dissecar-se-á a artéria radial.