|
|
1. Feridas Cardíacas
Até 1896, quando a primeira sutura cardíaca foi realizada pelo alemão Ludwig Rehn (1), a quem se credita a realização da primeira cirurgia cardíaca da história, o princípio aristotélico de que o coração não suportaria ser danificado, pois em sendo o centro da força a sua destruição levaria à destruição de todos os outros órgãos que dele dependem (2), servia como um dogma a guiar os princípios da cirurgia daquela época.
Durante a segunda metade do século XIX, entretanto, o interesse na possibilidade de resolução de feridas cardíacas cresceu. George Ficher publicou em 1868 uma monografia que documentava uma taxa de recuperação de 10% em 452 pacientes com feridas cardíacas (3). Esse relato indicava que as feridas cardíacas não resultariam em morte inexorável se prontamente tratadas. Apesar das inúmeras tentativas de corrigir feridas cardíacas que se seguiram, principalmente em modelos experimentais, os cirurgiões da época não acreditavam que fosse possível, na prática, as cirurgias no coração. Billroth, comentando o trabalho de Block, que reparava feridas cardíacas realizadas em coelhos, afirmou que o cirurgião que tentasse suturar uma ferida cardíaca mereceria perder a estima de seus colegas (4) (5) (6). Os comentários de Billroth e outros importantes cirurgiões da época somente serviram para impedir o início da cirurgia cardíaca.
Durante a Segunda Guerra Mundial houve um grande avanço da cirurgia cardíaca relacionada ao trauma. Dwight Harken, um cirurgião das Forças Armadas Americanas, retirou 134 projéteis de armas de fogo do mediastino, incluindo 55 do pericárdio e 13 de câmaras cardíacas sem uma morte sequer (8).
Cirurgia Valvar
A primeira tentativa de abrir uma valva estenótica foi realizada por Theodore Tuffier em 13 de Julho de 1912. (7) Ele acessou a valva aórtica através da invaginação da parede da artéria aorta ascendente e foi capaz de dilatá-la com o dedo. O paciente de 26 anos recuperou-se e teve alta hospitalar.
Brock e Bailey (9) (10) tentaram dilatar a valva aórtica através de diferentes dilatadores passados através da artéria inominada, mas obtiveram alta mortalidade.
Em 1923 Cutler (11) realizou, com sucesso, sua primeira valvulotomia mitral numa paciente de 16 anos confinada ao leito por sua doença utilizando um valvulótomo desenvolvido por ele em laboratório. Infelizmente, a maioria de seus pacientes subseqüentes faleceu e a técnica foi abandonada.
A primeira dilatação de estenose aórtica no Brasil com auxílio do dilatador de Bailey foi realizada no dia 16 de Julho de 1953 no Hospital São Paulo, Escola Paulista de Medicina, pelo Dr. Ruy Margutti.(19)
A cirurgia da insuficiência coronária talvez seja uma das que mais sofreu modificações ao longo dos anos. Várias técnicas não dependentes de circulação extracorpórea já foram propostas e utilizadas, embora muitas vezes com resultados incertos e duvidosos. Recolhemos nos Anais do IX Congresso Internacional do Colégio Internacional de Cirurgiões realizado em São Paulo (SP- Brasil) entre 26 de abril e 2 de maio de 1954, um resumo da apresentação do Dr. Charles P. Bailey (20) que bem demonstra o estado incipiente do tratamento cirúrgico da insuficiência coronária naquela época : " Muitos métodos têm sido sugeridos para o alívio da angina pectoris, mas com exceção das operações de revascularização, eles têm sido essencialmente paliativos. As operações de revascularização são de três tipos : 1. revascularização de superfície, conforme realizado por Thompson; 2. implante da artéria mamária no miocárdio, conforme realizado por Vineberg; 3. circulação retrógrada de sangue arterial através do seio coronário, conforme realizado por Beck e outros. Nós realizamos algumas operações de Beck, muitas das quais modificadas de acordo com o método de Kralik. É nossa opinião que este é o mais efetivo dos procedimentos de revascularização e temos evidências tanto anatômicas quanto fisiológicas confirmando essa impressão. Os resultados clínicos após intervenções com este método têm sido muito gratificantes(...)".
O conhecimento que temos nos dias de hoje a respeito da insuficiência coronária justifica muito bem que pouco poderia ser feito na época em termos de procedimentos cirúrgicos, já que nem mesmo os métodos de diagnóstico adequados haviam sido desenvolvidos. Somente com o advento da cineangiocoronariografia, no início da década de 60, foi possível conhecer-se com mais detalhes a fisiopatologia do processo, dando-se então início às técnicas de revascularização com auxílio de circulação extracorpórea.
Cardiopatia Congênita
Entre as cardiopatias congênitas passíveis de correção total ou paliativa, já nos primeiros tempos da cirurgia cardíaca, destacaram-se a Persistência do Canal Arterial, a Tetralogia de Fallot, a Coarctação da Aorta e a Estenose Valvar Pulmonar.
A correção cirúrgica das cardiopatias congênitas teve início em março de 1937 quando John Streider, do Massachussetts General Hospital, rafiou, com sucesso, um ductus arteriosus. O paciente morreu séptico no quarto dia de pós-operatório devido a vegetações na artéria pulmonar. (11) Dr. Robert E. Gross, na época com 33 anos e residente-chefe, realizou a correção cirúrgica da persistência do canal arterial com sucesso em Agosto de 1938, com boa recuperação do paciente. Dr. Gross foi despedido por ter realizado a cirurgia sem a autorização de seu chefe, mas a notícia de seu sucesso rapidamente se espalhou e, em 1944, ele mesmo relata uma nova técnica através da secção e sutura do ducto.
Outra importante lesão congênita que teve sua correção cirúrgica estabelecida a esta época foi a coarctação da aorta. O Dr. Clarence Crafoord, da Suécia, obteve sucesso ao ressecar e reanastomosar a área da artéria aorta coarctada de um menino de 12 anos que teve alta hospitalar após 12 dias de internação. No dia 19 de outubro de 1944, Craaford & Nylin, na Suécia, operaram o primeiro caso e alguns meses após, Gross e Hufnagel, nos Estados Unidos, operaram o segundo. Embora a data da operação realizada por Craaford & Nylin (outubro de 1944) tenha sido anterior à da operação realizada por Gross (junho de 1945), o trabalho deste último foi, na verdade, o cortamento de anos e anos de cuidadosa pesquisa experimental em animais de laboratório, onde demonstrou a factibilidade da anastomose témino-terminal da aorta após ressecção transversal.
A realização da cirurgia paliativa da Tetralogia de Fallot, através da criação de uma anastomose entre a artéria subclávia e a artéria pulmonar, deveu-se única e exclusivamente à tenacidade da Dra. Helen Taussig. Ela havia observado piora clínica das crianças portadoras da referida cardiopatia cianogênica tão logo ocorria o fechamento espontâneo do canal arterial, e isto a alertou para a possibilidade de criar cirurgicamente uma comunicação sistêmico-pulmonar. Chegou a viajar até Boston em busca da ajuda do Dr. Robert Gross, mas este lhe disse que "fechava ductos e não construía novos". Somente com a chegada do Dr. Alfred Blalock no Johns Hopkins e pelo fato desse cirurgião já ter experiência pregressa com a realização de anastomoses entre a subclávia e a artéria pulmonar na tentativa de produção experimental de hipertensão pulmonar, foi possível a abordagem paliativa da Tetralogia de Fallot.
A famosa cirurgia de Blalock-Taussig foi relatada em 1945. A Dr. Helen Taussig, cardiologista, e o Dr. Alfred Blalock, cirurgião, propuseram a anastomose da artéria subclávia esquerda na artéria pulmonar esquerda para uma paciente de 15 meses de idade com Tetralogia de Fallot e estenose pulmonar severa que apresentava crises cianóticas de repetição e perda de peso. A cirurgia foi realizada na Universidade De Johns Hopkins e a anastomose da artéria subclávia para a artéria pulmonar esquerda foi realizada de modo término-lateral. A operação durou pouco mais de uma hora e meia mas o pós-operatório foi conturbado, tendo sido a paciente liberada somente após 2 meses. A cirurgia de Blalock-Taussig foi, provavelmente, o maior estímulo para o desenvolvimento da cirurgia cardíaca, pois paliava lesões intra-cardíacas complexas e focava atenção na fisiopatologia da doença cardíaca.
A cirurgia cardíaca a céu aberto pode ser considerada como um dos mais importantes avanços médicos do século XX.
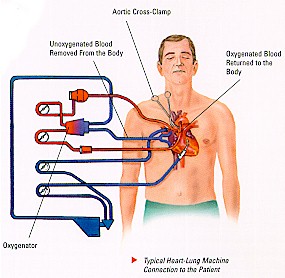
Para se ter uma idéia da amplitude de sua utilização, basta a informação de que em 1994 realizavam-se, no mundo, cerca de 2.000 cirurgias por dia, sem grandes dificuldades e com baixo risco, mesmo nas faixas etárias com maior possibilidade de complicações quais sejam a dos neonatos e octagerianos. É inegável que este fato se reveste da maior importância mormente em se considerando que a primeira cirurgia cardíaca a céu aberto realizada com sucesso só aconteceu em 2 de setembro de 1952, quando o Dr. F. John Lewis corrigiu uma comunicação interatrial de 2 centímetros de diâmetro sob visão direta, com interrupção do fluxo nas cavas e hipotermia corporal moderada (26 ºC) em uma menina de 5 anos de idade, no Hospital da Universidade de Minnesota, nos Estados Unidos da América do Norte.(21)
Aliás, a Universidade de Minnesota pode ser considerada como sendo o berço da cirurgia cardíaca mundial, pois foi lá realmente que os grandes fatos aconteceram. Foi lá também que os pioneiros da cirurgia cardíaca brasileira iniciaram, sob a orientação do Dr. W. Lillehei, com destaque para os Doutores Euríclides de Jesus Zerbini, Delmont Bittencourt, André Esteves Lima, Hugo Felipozzi e Domingos Junqueira de Moraes, que aqui difundiram conhecimentos, formaram escolas e fizeram da cirurgia cardíaca um marcador da viabilidade do nosso país.
O desenvolvimento da máquina coração-pulmão, entretanto, tornou possível a correção de inúmeras lesões intra-cardíacas com mais conforto e segurança para o cirurgião. Lillehei escreveu que o médico em 1952 somente poderia rezar à beira do leito de uma criança morrendo devido a uma mal-formação cardíaca. Entretanto, com o advento da máquina de circulação extra-corpórea a correção cirúrgica destas cardiopatias seria realizada de maneira rotineira. (12) Para atingir esse objetivo requerir-se-ia um conhecimento básico da fisiologia da circulação, um método de prevenção da coagulação do sangue, uma bomba para impulsionar o sangue e finalmente um método de oxigenação do sangue.
Um dos requerimentos chaves para a máquina coração-pulmão foi a anticoagulação. A heparina foi descoberta por um estudante de medicina, Jay McLean, que trabalhava num laboratório de fisiologia na Universidade Johns Hopkins com extratos de cérebro, coração e fígado com o intuito de extrair uma substância com atividade tromboplástica chamada cefalina. (13) (14) (15)
Entretanto, foi John Gibbon quem provavelmente mais contribuiu para o sucesso do desenvolvimento da máquina coração-pulmão. Em 1937 ele relatou a primeira demonstração de que a vida poderia ser mantida por uma máquina coração-pulmão e que os órgãos originais poderiam reassumir suas funções ao término da experiência. (16) Seus trabalhos foram suspensos devido a Segunda Grande Guerra, após a qual reiniciou suas pesquisas e construiu uma máquina de circulação extra-corpórea juntamente com engenheiros da IBM. A mortalidade cirúrgica era inaceitável e Gibbon suspendeu seu uso clínico até que se resolvessem os problemas que causavam as mortes.
Durante esse período, C. Walton Lillehei e colaboradores estudavam a técnica de circulação cruzada controlada na Universidade de Minisota. Com esta técnica, a circulação de um cachorro era temporariamente utilizada para manter vivo um segundo cachorro enquanto seu coração era temporariamente parado e aberto para simulação de um reparo. Apesar das críticas de cirurgiões da época (essa proposta cirúrgica era a primeira em toda a história da cirurgia com o potencial risco de 200% de mortalidade), o insucesso de todos os outros centros no mundo que trabalhavam ativamente na confecção da máquina coração-pulmão tornou inevitável a continuação de seus estudos. Em 1955 Lillehei (17) (18) publicou o relato de 32 pacientes operados com sua técnica de circulação cruzada controlada. Dentre as cardiopatias corrigidas destacam-se a comunicação inter-ventricular, tetralogia de Fallot e defeito septal atrioventricular. Com o desenvolvimento dos oxigenadores de bolhas, a técnica da circulação cruzada foi abandonada após a sua utilização em 45 pacientes no período entre 1954 e 1955.
No final de 1956 muitas universidades já estavam integradas ao programa de cirurgia cardíaca. Atualmente se estima que mais de 500.000 cirurgias cardíacas sejam realizadas em todo o mundo todo ano com o auxílio da circulação extra-corpórea. Na maioria dos casos a mortalidade é relativamente baixa, aproximando-se de 1% para algumas cirurgias. Pouco crédito foi dado aos pioneiros na década de 1950, cuja contribuição monumental tornou tudo isso possível.
4. Transplante cardíaco
Tanto a comunidade científica quanto o público em geral foram sensivelmente abalados quando, no dia 3 de dezembro de 1967, o Dr. Christiaan Barnard, na Cidade do Cabo, África do Sul, realizou o que até então foi considerado o primeiro transplante cardíaco em humanos. A partir dessa data, uma avalanche de outros casos foram sendo operados, fazendo com que, em uma compilação de Haller & Cerruti até outubro de 1968, já se contassem mais 60 transplantes em diferentes partes do mundo. (22)
O primeiro transplante cardíaco na América Latina (17° no mundo) foi realizado no Hospital das Clínicas em São Paulo, Brasil, pelo Dr. Euríclides de Jesus Zerbini no dia 26 de maio de 1968. O receptor foi um paciente de 32 anos, sexo masculino, vaqueiro e portador de miocardiopatia dilatada, provavelmente de etiologia chagásica. O fato causou grande impacto na época, sendo motivo de destaque tanto nos meios científicos quanto na imprensa leiga, com vários jornais e revistas ocupando quase todo o espaço com o assunto ou abrindo edições extras (Folha de São Paulo, ano XLVIII, número 14.225, caderno I, segunda-feira, 27/05/1968).
O transplante cardíaco é hoje uma realidade, com mais de 25.000 casos registrados até 1993, e tudo indica que esse número continuará aumentando progressivamente. A esse respeito podem ser consideradas proféticas as palavras de Sir Peter B. Medawar (prêmio Nobel de Medicina de 1970) no dia 11 de Setembro de 1968, por ocasião do Segundo Congresso Internacional da Sociedade de Transplantes em Nova Iorque (22) : "O transplante de órgãos será assimilado na prática clínica ... e não há necessidade de filosofar a esse respeito. Isto será realidade pela simples e suficiente razão de que as pessoas são constituídas de tal forma que preferem viver do que morrer ". Cremos que não seria exagerado considerar esta uma justificativa válida para o desenvolvimento da cirurgia cardíaca como um todo.
A participação brasileira em cada um dos tópicos abordados já foi devidamente ressaltada. Cabe aqui, porém, um enfoque mais genérico para caracterizar a importância da cirurgia cardíaca em nosso meio. Assim, no ano de 1994, foram realizadas no Brasil 35.000 operações cardíacas com circulação extracorpórea, sendo a metade delas para revascularização miocárdica, com resultados comparáveis àqueles da literatura internacional. As operações foram realizadas em 142 centros distribuídos por todo o país (23), com a participação de 350 cirurgiões associados à Sociedade Brasileira de Cirurgia Cardiovascular.
É fora de dúvida que a cirurgia cardíaca no Brasil encontra-se hoje em nível equivalente ao dos grandes centros, com vários pólos de destaque ao longo do território nacional.